Вопрос о предоставлении урогинекологической помощи встает в случаях сочетанных нарушений со стороны мочевыделительной и женской половой систем.
Урогинекологическая помощь обычно выполняется с использованием специализированных инструментов и технологий, широкого спектра инструментальных и лабораторных показателей при необходимости. Это позволяет врачу точно определить характер нарушений и оказать соответствующую медицинскую помощь. Специальное оборудование позволяет производить медицинские вмешательства с минимальными повреждениями окружающих тканей.
Вовремя и правильно оказанная урогинекологическая медицинская помощь позволяет пациенткам вернуться к нормальной жизни и сохранить или восстановить ее качество.


При необходимости специалисты консультируют жителей не только Украины, но и любой страны мира. Ведут прием как очно, в самой клинике в Киеве, так и онлайн по предварительной записи. Проводят диагностику, лечение, профилактику.


Лет опыта
Пациентов
Современная клиника в центре
Успешных операций
Уникальные хирургические методики
Отраслей хирургии
Единицы новейшего оборудования
Благотворительная хирургическая помощь
Обратиться к урогинекологической помощи следует как можно раньше, если есть следующие симптомы:


Урогинекологическая консультация включает:
опрос (врач расспросит жалобы, узнает об истории болезней, жизни);
внешнюю клиническую оценку (будет тщательно осмотрены, пропальпированы, исследованы все измененные участки, состояние каждой системы органов);
лабораторное обследование (как общеклинические анализы, так и специальные);
инструментальное обследование (для определения как общего состояния организма, так и тех его участков, где развились изменения);








в случае приема каких-либо препаратов — сообщить об этом врачу и согласовать с ним (возможно, потребуется их ограничение или изменение дозы, режим приема);
в течение нескольких дней до операции соблюдать щадящую диету, водно-питьевой режим; если есть запоры, принимать слабительные средства, применять клизмы и не употреблять алкогольные напитки — чтобы организм более адекватно, прогнозируемо реагировал на анестезию и другие препараты;
в течение 6–12 часов до операции воздерживаться от еды, а за 2–4 часа также и не пить, не употреблять жевательную резинку, не курить — чтобы обезопаситься от попадания содержимого желудка в органы дыхания во время наркоза и т. п.;
в день операции принимают душ, производят очищение кишечника с помощью клизмы — чтобы во время анестезии из-за расслабления сфинктеров не произошло самопроизвольного выделения фекалий;
непосредственно перед операцией —
- из полости рта и с лица убирают съемные предметы (пирсинговые украшения, протезы) — чтобы во время операции они случайно не попали в органы дыхания или не мешали хирургическому вмешательству;
- убирают другие предметы (контактные линзы, слуховые аппараты, ювелирные украшения и т. п.) — чтобы случайно не травмировали тело и не испортились сами;
- убирают с поверхности тела косметические средства (макияж, маникюрный лак, накладные ногти) — чтобы облегчить визуальную оценку состояния организма и автоматизированную регистрацию с помощью медицинского оборудования;
- опорожняют мочевой пузырь, а при необходимости и кишечник — чтобы во время анестезии это не произошло самопроизвольно;
- переодеваются в специальную одежду, которую дают в клинике и т. п.
дополнительно могут быть проведены другие подготовительные мероприятия с учетом индивидуальных особенностей организма и специфики оперативного вмешательства.

Основные этапы:

либо сопровождают пешком. В шлюзе одеваются медицинские шапочки и бахилы (чтобы обезопаситься от попадания микроорганизмов в воздух операционного зала).
операционная бригада определенного состава с учетом особенностей каждой операции
(в зависимости от особенностей операции положение тела может отличаться), фиксируют специальными ремешками — для предупреждения случайных самопроизвольных движений, мешающих проведению операции, а также для предотвращения случайного падения тела со стола.
делает пункцию вены на руке, устанавливает катетер для введения необходимых препаратов, располагает на теле электроды для отслеживания электрической активности сердца, надевает на плечо манжет тонометра, а на палец — датчик для определения содержания кислорода в крови. Все это необходимо для непрерывного контроля за состоянием организма во время анестезии и операции.
участка тела, на котором проводят вмешательство, соответствует особенностям выбранной хирургической тактики, техники и т. п

После операции пациент просыпается в палате для послеоперационного наблюдения. При необходимости может подаваться кислород через тонкую трубочку для обеспечения организма достаточным объемом. Медицинская сестра будет тщательно контролировать состояние организма и при необходимости применит согласованные с врачом препараты.
Перед возвращением домой врач осмотрит послеоперационные швы, согласует тактику дальнейшей реабилитации, даст дополнительные советы.




Урогинекологи-хирурги занимаются лечением состояний, включающих стрессовое мочевое недержание, нарушение мочеиспускания, пролапс тазовых органов, осложнения после родов или хирургических вмешательств, хроническую боль в области таза, а также нарушения со стороны половых органов, связанные с урологическими и гинекологическими состояниями. Они также занимаются диагностикой и лечением расстройств, связанных с мочевым пузырем и другими органами малого таза, используя консервативные и хирургические методы лечения. Эти специалисты могут не только вернуть утраченную из-за патологического состояния функциональность, но и воспроизвести внешность.
Обращение к урогу неколога рекомендуется при следующих симптомах: боли внизу живота, обильные пенистые или мажущие выделения, вызывающие дискомфорт, кровянистые выделения или кровотечения из половых путей, нерегулярные менструации, дискомфорт в интимной области, включая сухость, зуд, жжение. новообразований в области половых органов, неприятные симптомы со стороны мочеполовой системы, нарушение мочеиспускания, боли во время мочеиспускания, частые позывы, затрудненное мочеиспускание, жжение, энурез, изменения в моче, болевые ощущения в области почек, выделение из репродуктивных органов нарушение обменных процессов, подозрение на новообразование в мочевыделительной системе, наличие хронических заболеваний, сексуальные расстройства и другие признаки, вызывающие беспокойство. В случае наличия этих симптомов своевременное обращение за медицинской помощью может обеспечить эффективное лечение и предотвращение возможных осложнений. Кроме того, обратиться к урогу неколога можно в рамках профилактического осмотра.
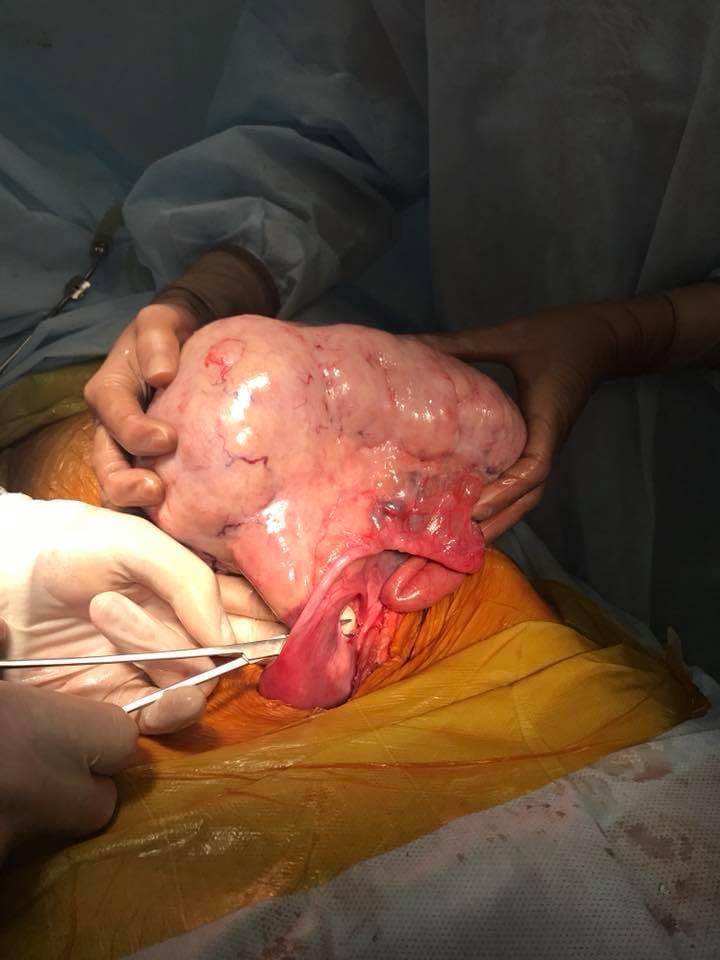
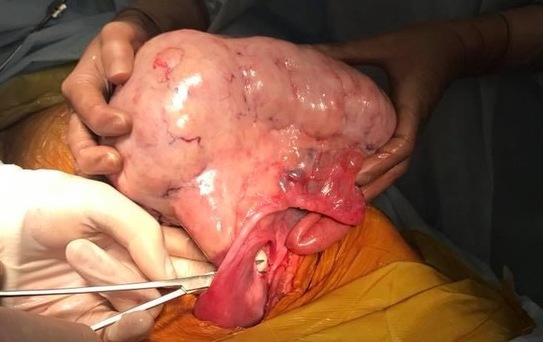
Показаниями к урогенитальной хирургической операции являются серьезные заболевания мочевыделительной и (или) половой систем, консервативное лечение которых либо уже оказалось неэффективным, либо с высокой вероятностью не позволит добиться желаемых результатов. Это в основном значительные новообразования (например опухоли почек, мочевого пузыря, яичников, матки), осложненные формы уролитиаза, аномалии развития мочеполовых органов, эндометриоз, выраженные пролапсы тазовых органов, тяжелые формы стрессового недержания мочи и т.д.
Гарантия на урогинекологическое лечение касается имплантов и других медицинских расходных материалов и оборудования. Гарантируется предоставление услуги хирургического лечения в соответствии с современными медицинскими достижениями, высоким уровнем квалификации специалистов клиники и технической оснащенности клиники. На конечный клинический эффект влияют многие факторы, которые зависят не только от врача и клиники – индивидуальные особенности организма, образ жизни, экологические обстоятельства, стрессогенные факторы.
Подготовка к операциям на лице включает предварительный осмотр и консультацию хирурга, комплексное обследование с фото- и видеографическим анализом внешности, антропометрией, консультацией смежных специалистов (при необходимости) и т. д. Непосредственно перед операцией принципы подготовки не отличаются от общепринятых в хирургии.
Возможные осложнения после операций на лице включают общехирургические (кровотечение и тромбоз, инфекционно-воспалительные состояния) и более специфические для этой области (послеоперационные дефекты, несрастание костей, эпилептический синдром). Тщательная подготовка к операции, высококвалифицированный опытный медицинский персонал, современное высокотехнологичное оборудование и слаженная работа команды медиков и персонала клиники позволяют минимизировать риски осложнений.
Относительными противопоказаниями к операции на лице являются состояния, тяжесть которых критически повышает риски проведения хирургического лечения, например инфекционные, психические, желудочно-кишечные заболевания, а также нестабильная гемодинамика, состояние шока или комы, обструктивные болезни органов дыхания, дыхательная недостаточность, гной беременность, ожирение третьей (тяжелой) степени, истощение организма, диафрагмальные грыжи, наличие злокачественных образований, неоднократные вмешательства в прошлом, острая респираторная вирусная инфекция.


