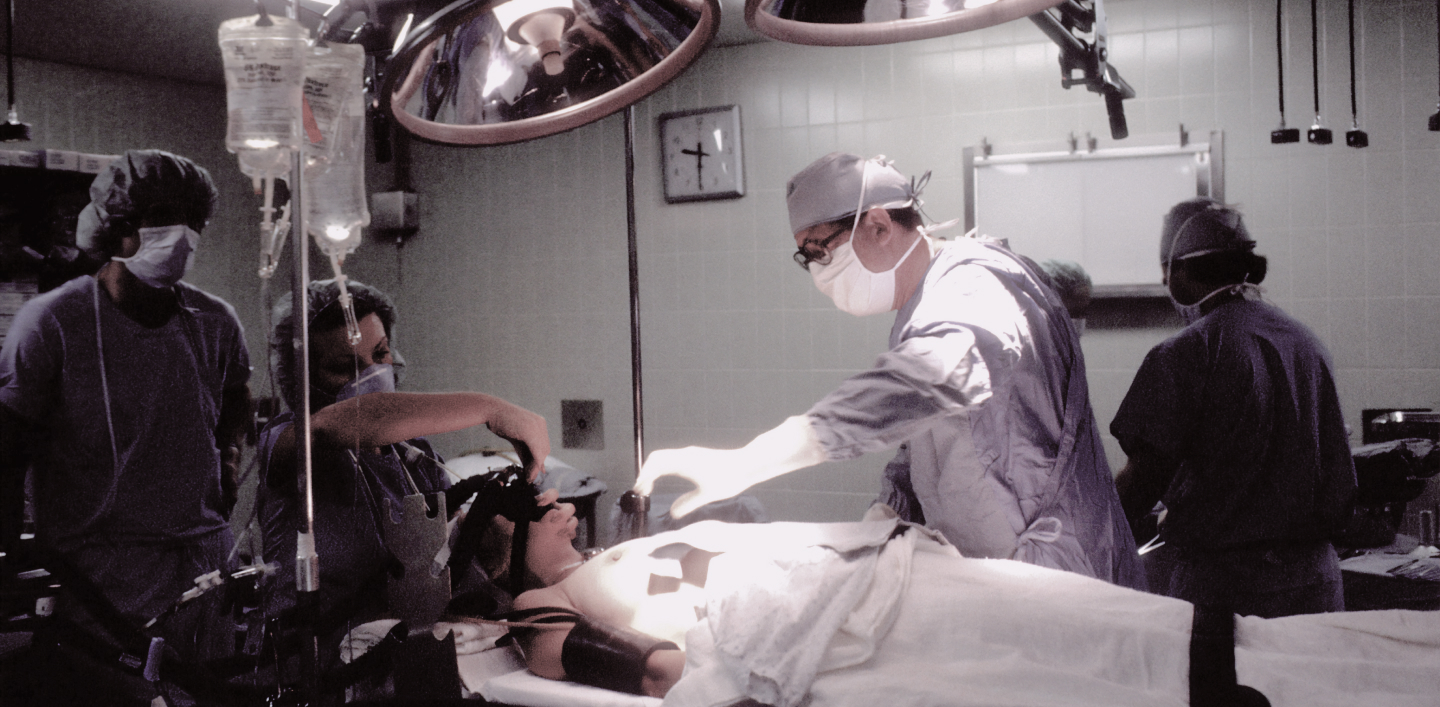
Вопрос о дентальной имплантации (лат. in (im) — в, внутрь и лат. plantatio — посадка, пересадка), то есть о замене утраченных зубов искусственными) возникает в случаях потери зубов и невозможности или нецелесообразности их протезирования другим образом и тому подобное.
Имплантация зубов обычно выполняется с использованием специализированных инструментов и технологий с исследованием широкого спектра инструментальных и лабораторных показателей при необходимости. Это позволяет врачу точно определить характер нарушений и оказать соответствующую медицинскую помощь. Специальное оборудование позволяет выполнять медицинские вмешательства с минимальными повреждениями окружающих тканей.
Вовремя и правильно осуществленная дентальная имплантация позволяет пациентам вернуться к нормальной жизни и сохранить или восстановить ее качество.


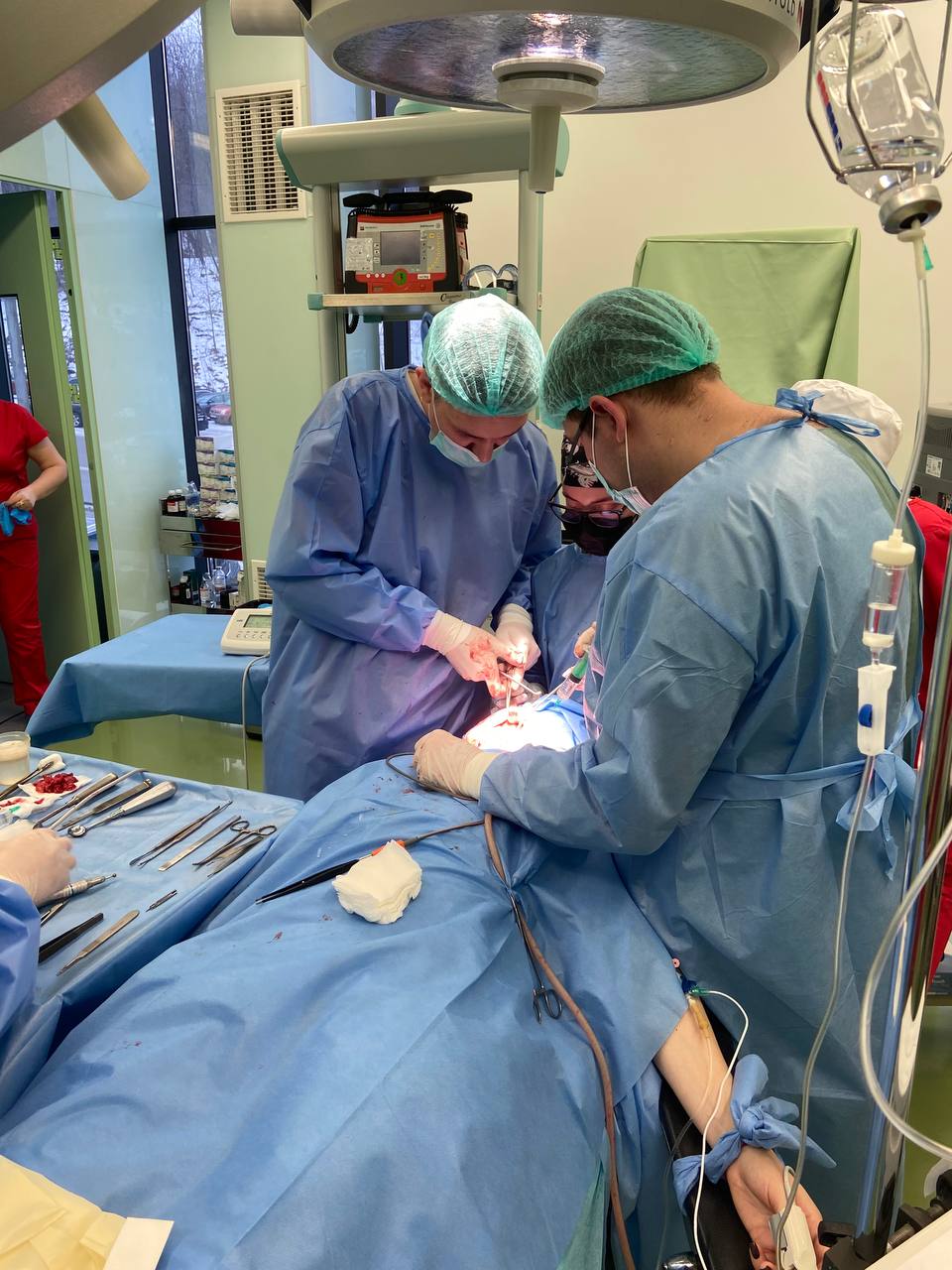
При необходимости специалисты консультируют жителей не только Украины, но и любой страны мира. Ведут прием как очно, в самой клинике в Киеве, так и онлайн по предварительной записи. Проводят диагностику, лечение, профилактику.


Лет опыта
Пациентов
Современная клиника в центре
Успешных операций
Уникальные хирургические методики
Отраслей хирургии
Единицы новейшего оборудования
Благотворительная хирургическая помощь
Обратиться по поводу дентальной имплантации следует как можно раньше, если есть следующие симптомы:


Консультация по поводу дентальной имплантации включает:
опрос (врач расспросит жалобы, узнает об истории болезней, жизни);
внешнюю клиническую оценку (будет тщательно осмотрены, пропальпированы, исследованы все измененные участки, состояние каждой системы органов);
лабораторное обследование (как общеклинические анализы, так и специальные);
инструментальное обследование (для определения как общего состояния организма, так и тех его участков, где развились изменения);








в случае приема каких-либо препаратов — сообщить об этом врачу и согласовать с ним (возможно, потребуется их ограничение или изменение дозы, режим приема);
в течение нескольких дней до операции соблюдать щадящую диету, водно-питьевой режим; если есть запоры, принимать слабительные средства, применять клизмы и не употреблять алкогольные напитки — чтобы организм более адекватно, прогнозируемо реагировал на анестезию и другие препараты;
в течение 6–12 часов до операции воздерживаться от еды, а за 2–4 часа также и не пить, не употреблять жевательную резинку, не курить — чтобы обезопаситься от попадания содержимого желудка в органы дыхания во время наркоза и т. п.;
в день операции принимают душ, производят очищение кишечника с помощью клизмы — чтобы во время анестезии из-за расслабления сфинктеров не произошло самопроизвольного выделения фекалий;
непосредственно перед операцией —
- из полости рта и с лица убирают съемные предметы (пирсинговые украшения, протезы) — чтобы во время операции они случайно не попали в органы дыхания или не мешали хирургическому вмешательству;
- убирают другие предметы (контактные линзы, слуховые аппараты, ювелирные украшения и т. п.) — чтобы случайно не травмировали тело и не испортились сами;
- убирают с поверхности тела косметические средства (макияж, маникюрный лак, накладные ногти) — чтобы облегчить визуальную оценку состояния организма и автоматизированную регистрацию с помощью медицинского оборудования;
- опорожняют мочевой пузырь, а при необходимости и кишечник — чтобы во время анестезии это не произошло самопроизвольно;
- переодеваются в специальную одежду, которую дают в клинике и т. п
дополнительно могут быть проведены другие подготовительные мероприятия с учетом индивидуальных особенностей организма и специфики оперативного вмешательства.

Основные этапы:
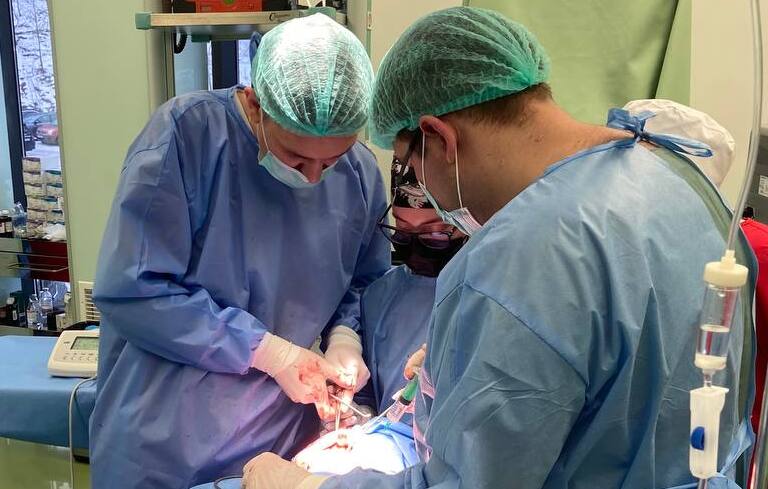

либо сопровождают пешком. В шлюзе одеваются медицинские шапочки и бахилы (чтобы обезопаситься от попадания микроорганизмов в воздух операционного зала).
определенного состава с учетом особенностей каждой операции.
(в зависимости от особенностей операции положение тела может отличаться), фиксируют специальными ремешками — для предупреждения случайных самопроизвольных движений, мешающих проведению операции, а также для предотвращения случайного падения тела со стола.
делает пункцию вены на руке, устанавливает катетер для введения необходимых препаратов, располагает на теле электроды для отслеживания электрической активности сердца, надевает на плечо манжет тонометра, а на палец — датчик для определения содержания кислорода в крови. Все это необходимо для непрерывного контроля за состоянием организма во время анестезии и операции.
участка тела, на котором проводят вмешательство, соответствует особенностям выбранной хирургической тактики, техники и т. п.

После операции пациент просыпается в палате для послеоперационного наблюдения. При необходимости может подаваться кислород через тонкую трубочку для обеспечения организма достаточным объемом. Медицинская сестра будет тщательно контролировать состояние организма и при необходимости применит согласованные с врачом препараты.
Перед возвращением домой врач осмотрит послеоперационные швы, согласует тактику дальнейшей реабилитации, даст дополнительные советы.




Рассмотреть возможность выполнить дентальную имплантацию стоит, когда: дефект зубного ряда протяженностью от 1 до 3 зубов при здоровых соседних зубах, которые размещаются по обе стороны дефекта; дефект зубного ряда протяженностью от 4 зубов; конечные дефекты зубного ряда (отсутствует последний зуб в ряду); полное отсутствие зубов; невозможность использования съемных протезов из-за выраженного рвотного рефлекса и т.д.
Гарантия на дентальную имплантацию касается имплантов и других медицинских расходных материалов и оборудования. Гарантируется предоставление услуги хирургического лечения в соответствии с современными достижениями медицины, высоким уровнем квалификации специалистов клиники и технической оснащенности клиники. На конечный клинический эффект влияют многие факторы, которые зависят не только от врача и клиники — индивидуальные особенности организма, образ жизни, экологические обстоятельства, стрессогенные факторы
Подготовка к операциям дентальной имплантации включает предварительный осмотр и консультацию хирурга, комплексное обследование с фото- и видеографическим анализом внешности, антропометрией, консультацией смежных специалистов (при необходимости) и т.д. Непосредственно перед операцией принципы подготовки существенно не отличаются от общепринятых в хирургии.
Возможные осложнения после операций дентальной имплантации включают общехирургические (кровотечение и тромбоз, инфекционно-воспалительные состояния) и более специфические для именно этой отрасли (послеоперационные дефекты и т.д.). Тщательная подготовка к операции, высококвалифицированный опытный медицинский персонал, современное высокотехнологичное оборудование и слаженная работа команды медиков и другого персонала клиники позволяют минимизировать риски осложнений.
Периимплантит может проявляться болью в зоне, где была выполнена операция; кровоточивостью десен, особенно во время чистки зубов или при надавливании на них; образованием десневых карманов с выделением гноя и свищевых ходов; неприятным запахом изо рта; повышением температуры тела до 38°C; подвижностью импланта на более поздних стадиях, связанной с потерей объема кости.
Противопоказаниями к дентальной имплантации являются состояния, тяжесть которых критически повышает риски проведения хирургического лечения, например, инфекционные, психические, желудочно-кишечные заболевания и т.д., а также специфические именно для этой отрасли обстоятельства, например, болезни системы опоры и движения и обмена веществ, при которых снижена регенерационная способность тканей и т.д.
Относительными или временными противопоказаниями к дентальной имплантации являются пародонтит, неправильный прикус, повышенный уровень стираемости зубов, плохая гигиена полости рта, предраковые и опухолевидные заболевания в полости рта и челюстях, наличие металлических имплантатов в других зонах, патология височно-нижнечелюстных суставов, бруксизм, анатомические особенности строения челюстей, беременность и период лактации и т.д.


